はじめに
 当院では睡眠時無呼吸症候群に対してCPAP治療(持続陽圧呼吸治療)が必要な患者様のために、CPAP外来を設けています。
当院では睡眠時無呼吸症候群に対してCPAP治療(持続陽圧呼吸治療)が必要な患者様のために、CPAP外来を設けています。
ガイドラインや診療経験に基づき、治療に関してのご相談をさせていただきます。
CPAPは健康保険が適用される治療法です。治療の適応があり治療開始となった後は、毎⽉約4,400円(3割負担の場合)の費⽤負担で治療が可能です。
1.睡眠時無呼吸症候群の概要
睡眠時無呼吸症候群(Sleep Apnea Syndrome;SAS)とは、睡眠中に呼吸が止まる、または浅く・弱くなることで十分な睡眠をとることができず、日常生活に障害を引き起こす疾患です。
夜間に繰り返される無呼吸により、血液中の酸素が低下したり、無呼吸ごとに中途覚醒が発生し、身体に悪影響を及ぼすとともに、睡眠を妨げ日中の眠気を増加させます。
2.SASの症状、SASが引き起こす合併症
SASでは様々な症状が認められます。場面別にみると以下の様な症状がみられることが多いです。
睡眠中:激しいいびきをかく、呼吸が止まる、何度も目が覚める、夜間のトイレが多い
起床時:熟眠感が無い、口が乾いている、頭がすっきりしない、頭痛がする
昼間 :運転中に眠くなる、会話中に眠くなる、集中力が続かない、抑うつ、インポテンツ、月経不順
家族などの同居者がいない場合は、この病気の発見が遅れやすくなります。
またSASになると体は睡眠中に酸欠状態になり、少ない酸素を全身にめぐらすために心臓や血管に負担がかかることで、様々な生活習慣病の合併症を引き起こす可能性が高くなります。
米国のSAS患者170万人を対象とした調査では合併症の増加が報告されており、脳卒中が3.51倍、高血圧が2.51倍、心不全が4.30倍、2型糖尿病が2.29倍であったとされています。
SASのリスクファクターには、肥満、家族の病歴、アレルギー、咽頭扁桃肥大(アデノイド)などがあります。
3.SASの原因・分類
①閉塞性睡眠時無呼吸症候群 (OSAS, Obstructive SAS):84%
SASの病態で最も多いのが、上気道(空気の通り道)が睡眠中に塞がる、または部分的に狭くなることで起こる閉塞性睡眠時無呼吸症候群です。睡眠中の筋弛緩により舌根部や軟口蓋が沈下して気道を閉塞することが主な原因となり、肥満者は非肥満者の3倍以上のリスクがあるとされます。
②中枢性睡眠時無呼吸症候群 (CSA):0.4%
脳器質性疾患や心循環器疾患を背景に、脳幹部呼吸中枢の障害、呼吸筋の障害、血中酸素分圧の制御にかかわる化学受容体の障害が引き起こされ、呼吸運動が阻害されるのが原因で生じます。
③混合性睡眠時無呼吸症候群:15%
閉塞型と中枢型の混合したもの。
4.SASのスクリーニング、検査と診断
・スクリーニング


以上4項目の合計点数が11点以上でSASの可能性が高いと判断され、14点以上ではさらに特異度があがります。
・検査
睡眠中の無呼吸の有無や重症度、睡眠の深さなどを調べる終夜睡眠ポリソムノグラフィ検査 (PSG)を行います。
この検査には呼吸状態を調べる簡易検査(ご自宅で検査が可能)と、呼吸状態と睡眠状態(脳波など)を同時に調べる精密検査(入院が必要)とがあります。何種類かのセンサーを装着しますが、痛みなどを伴う検査ではありません。

・診断基準
米国睡眠医学会の提唱する基準で、
◍ 無呼吸 = 口、鼻の気流が10秒以上停止
◍ 低呼吸 = 10秒以上換気量が50%以上低下
と定義した上で、1時間あたりの無呼吸と低呼吸を合わせた「無呼吸・低呼吸指数」であるAHI(apnea hypopnea index) が5以上、かつ日中の過眠などの症候を伴う場合に睡眠時無呼吸症候群と判定します。
5.治療について
治療は、生活習慣の改善、マウスピースや呼吸機器の装着、手術などがあります。治療しない場合、心臓発作、脳梗塞、糖尿病、心不全、不整脈、肥満、交通事故などのリスクが増加します。 SASの有病率は、成人で1~6% 、小児で2%、男女で有病率に差はないとされています。全ての年齢で起こり得ますが、55-60歳で最も多くなります。
初期治療
初期介入は行動療法であり、まずはお酒や睡眠薬の中止などを行います。 また患者が肥満者の場合、減量により上気道周辺の狭窄の改善が期待できます。
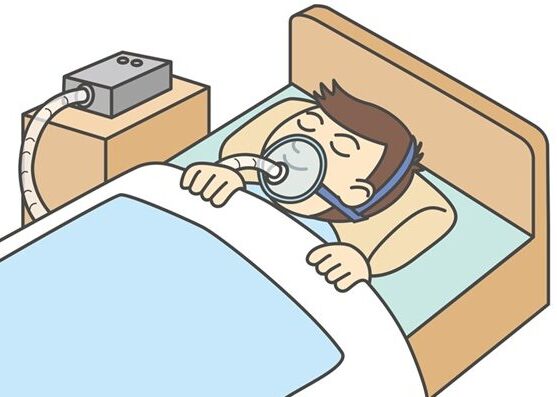
CPAP(nasal continuous positive airway pressure:持続陽圧呼吸療法)
初期治療では改善が難しく、かつ基準を満たした場合はCPAPの装着を行います。※簡易型PSG検査でAHI40以上、または精密検査でAHI20以上を認めた場合、保険適応となります。
鼻につけたマスクにチューブを経由して加圧された空気(陽圧の空気)を送り、その空気が舌根の周囲の軟部組織を拡張することで吸気時の気道狭窄を防ぎます。
CPAPは日本国内で保険診療として認められており、1ヶ月当たり約4400円で利用することができます。一般的には「装置をレンタル」して使うため、症状の有無に関わらず基本的には1ヶ月に1回担当医師の診察が必要となります。
現行のほとんどの機種では、患者の状態に合わせてリアルタイムで圧力が変化します。データを記録する機能も持っており、そのデータを主治医が確認してその後の治療に利用します。 CPAP装置から鼻マスクへ送出される空気圧は、症状や体格により異なりますが4~20cmH2O程度です。処方直後は不快感を持ちやすく、睡眠中に無意識に鼻マスクを外してしまうことがありますが、外れた場合に警告音を鳴らせる機種もあります。
鼻マスクは、あえて空気が漏れやすい構造になっているので、作動時は常にシューという空気の摩擦音が発生します。加湿・加温機能を備えた機種もありますが、過度に加湿・加温した場合、かえって不快感が発生することがあります。
CPAPの利用者は、宿泊を伴う移動の際はこの装置を携行する必要があるため、リュックサックやショルダーバッグのようなケースに収めて提供されます。
その他の治療
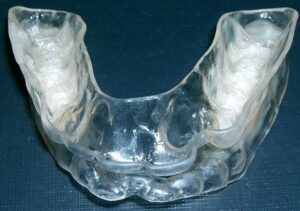 ●スリープスプリント(マウスピース)療法スリープスプリント(マウスピース)を用いて下顎を前進させた状態を固定し、気道の狭窄を防ぎます。肥満体でなく下顎の小ささに由来する原因が主な対象となります。※必要に応じて治療が可能な歯科医院へご紹介させていただきます。
●スリープスプリント(マウスピース)療法スリープスプリント(マウスピース)を用いて下顎を前進させた状態を固定し、気道の狭窄を防ぎます。肥満体でなく下顎の小ささに由来する原因が主な対象となります。※必要に応じて治療が可能な歯科医院へご紹介させていただきます。
●外科的治療(口蓋垂軟口蓋咽頭形成術)
口蓋垂、口蓋扁桃、軟口蓋の一部を切除し、気道を広げます。
●中枢性睡眠時無呼吸症候群
原因となる脳疾患、心疾患(虚血性心疾患など)などの治療や、在宅酸素療法 BiPAP(バイパップ)療法が有効であるとの報告があります。
6.CPAPの通院治療までのながれ